A técnica em enfermagem chega atrasada ao hospital. Do elevador, desce no andar errado. Um paciente ligado à máquina de hemodiálise tem o cateter desconectado e ela vê, em choque, enorme quantidade de sangue. Outro doente morre, e a impossibilidade de estabelecer contato com os familiares para lhes comunicar o óbito provoca extrema angústia.
Rosita da Silva Leirias, 52 anos, trabalha há 20 anos em Unidades de Terapia Intensiva (UTIs), 11 deles no Hospital de Clínicas de Porto Alegre (HCPA), mas os enredos dos pesadelos que a perturbam quando enfim adormece, como os que abrem esta reportagem, se construíram neste 2020 de pandemia de coronavírus. A técnica desperta assustada e chama o marido, que tenta acalmá-la com uma receita afetuosa:
— Vira de lado, vira de lado.
Profissionais intensivistas estão habituados ao estado de permanente alerta e às necessidades urgentes dos criticamente enfermos. Entretanto, os nove meses decorridos desde a confirmação do primeiro caso de covid-19 no Rio Grande do Sul (em 9 de março), a rápida disseminação da doença e o aumento do número de leitos ocupados elevaram exponencialmente a tensão, deixando médicos, enfermeiros, técnicos de enfermagem e fisioterapeutas exauridos. A preparação para enfrentar o Sars-CoV-2, que propulsionaria a maior crise sanitária do século, capacitou equipes para momentos de turbulência, mas não para a falta de perspectiva de trégua. Neste momento de novo agravamento da situação, times da linha de frente estão esgotados física e mentalmente.
São muitos pacientes em estado grave ou gravíssimo, padecendo de uma doença nova, com quadros complexos e exigindo intervenções delicadas simultaneamente, como a entubação (introduzir um tubo pela boca, indo até a traqueia, que levará oxigênio do ventilador mecânico até os pulmões) e a manobra prona (virar de bruços para melhorar a oxigenação dos tecidos e a respiração), quando pelo menos sete profissionais “envelopam” o doente com lençóis e o giram sobre o leito em movimentos sincronizados. Acrescente-se o rigor obsessivo exigido na paramentação com os equipamentos de proteção individual (EPIs) e na retirada de todo o aparato para evitar o contágio.
Crises de choro, rompantes de irritação e impaciência, brigas entre colegas, sintomas depressivos, aumento no consumo de álcool, ganho ou perda de peso. Há relatos de profissionais que, em um pico de nervosismo, abandonam o plantão. Alguns voltam mais tarde, enquanto outros não conseguem retornar no mesmo dia.
O risco elevado e a superproteção coabitam, paradoxalmente, as UTIs. Mesmo cobertos da cabeça aos pés durante o trabalho, os profissionais compartilham, com o restante da população, a vulnerabilidade a um vírus de comportamento imprevisível. Transitam por outros ambientes, e é impossível saber onde se infectam. HCPA e Hospital Moinhos de Vento (HMV), consultados pela reportagem de GZH, não divulgaram o número de infecções por setor, mas os afastamentos em decorrência de covid-19 em UTIs agregam complexidade a uma equação que se agrava neste final de ano: a organização das escalas. É comum que intensivistas trabalhem em dois ou três hospitais e, ao adoecer, multipliquem suas ausências nas diferentes instituições.
Todos nós postergamos as férias. A equipe está esfacelada. Ninguém aguenta mais
ROSELAINE PINHEIRO DE OLIVEIRA
Chefe do Serviço de Medicina Intensiva Adulto do Hospital Moinhos de Vento
Férias vencidas, acúmulo de horas extras, aumentos de até 50% na carga horária — com a consequente limitação do tempo dedicado à esfera pessoal — e transferências temporárias de funcionários pra o front da covid-19 são obstáculos que não podem ser sustentados indefinidamente. A dificuldade de encontrar, no mercado, profissionais com experiência é outro tormento: existem vagas abertas à espera de interessados.
— Todos nós postergamos as férias. A equipe está esfacelada. Ninguém aguenta mais — desabafa Roselaine Pinheiro de Oliveira, chefe do Serviço de Medicina Intensiva Adulto do HMV, setor que conta com 390 colaboradores nas áreas covid e não covid.

Roselaine atingiu uma marca impressionante: do início dos treinamentos para o atendimento de pacientes com coronavírus, em fevereiro, até que pudesse tirar a primeira folga, em outubro, a médica intensivista trabalhou 250 dias sem interrupção. Além das funções de gestão, auxiliou na assistência aos pacientes. Compareceu ao HMV em finais de semana e feriados.
— Obrigação eu não tinha, mas tinha o dever de ir lá. Me coloco no lugar da minha equipe. Represento um grupo que precisava do meu apoio. (No lugar deles) Adoraria ter o meu representante lá, em vez de me ligar, para ver se está tudo bem — justifica.
A médica não desabilita o WhatsApp quando vai para a cama. Desperta com cada nova mensagem de madrugada, responde a dúvidas dos plantonistas. Atua também na Santa Casa e, como professora da Universidade Federal de Ciências da Saúde de Porto Alegre (UFCSPA), ministra as aulas de olho no celular. Roselaine viajou no feriadão de 12 de outubro, mas não conseguiu se desconectar do aplicativo, objetivo que tentará cumprir com mais êxito ainda neste mês.
— Saio em férias no dia 19 e fico triste por fazer contagem regressiva, mas estou exausta emocionalmente. Acordo cansada, com dores no corpo — relata. — Desligar o celular não vou, mas preciso me desligar do WhatsApp. É uma ferramenta maravilhosa, mas que escraviza. Podem me ligar se quiserem, mas terei uma permissão oficial para estar desconectada — antecipa.
Cientistas desvendam a covid-19 à medida em que avançam as ondas da pandemia. Foi um ano de tentativas, erros, descarte de tratamentos que se provaram ineficazes, aposta em outras terapias, aprendizado. Léa Fialkow, médica intensivista e pneumologista, é chefe do Serviço de Medicina Intensiva do HCPA, que concentra mais de 80 médicos intensivistas — um ano atrás, eram 60, no modelo habitual — e chegou a operar com 105 leitos para casos suspeitos ou confirmados de infecção por coronavírus (na sexta-feira, dia 4, eram 70, incluindo-se na soma as quatro vagas localizadas na Emergência). Médicos são treinados para salvar e curar, comenta Léa, e sofrem com os reveses. A perspectiva de aumento das internações intensifica a exaustão. Ela recorre a uma analogia para se explicar: a desafiadora escalada do Monte Everest se realiza em etapas.
— Tem um processo de aclimatação, você vai subindo progressivamente. Se pensarmos que, com 105 leitos, chegamos ao topo, com a diferença de que não podemos botar lá uma bandeira e comemorar, depois fomos descendo. Mas ainda estávamos na metade do caminho, e agora é necessário voltar e subir de novo. É um esforço de uma magnitude muito grande. Não pudemos retornar à base, tomar um banho bom e voltar para a família — exemplifica Léa.
O medo tem muitas facetas: medo de levar o coronavírus para casa, medo de estar infectado e passar para um colega, medo de ficar doente e ter que se ver naquela situação de vulnerabilidade. O medo tem que ser vivenciado para sabermos os nossos limites e seguirmos nos cuidando. Senão, baixamos a guarda, e o risco aumenta
RITA GOMES PRIEB
Psicóloga do Centro de Tratamento Intensivo do Hospital de Clínicas
Psicóloga do Centro de Tratamento Intensivo (CTI) do HCPA, Rita Gomes Prieb promove sessões de atendimento em grupo — os colaboradores também têm acesso a consultas individuais. A prorrogação indefinida do conceito de temporariedade, a sensação de “corda esticada” há tanto tempo, é o que mais a preocupa:
— Quando trabalhamos com um prazo limite dentro de nós, é mais fácil nos adaptarmos porque sabemos que vai acabar.
O grave adoecimento e a morte de profissionais da área da saúde — funcionários do HCPA ou de outras instituições — abalaram profundamente o CTI exclusivo para covid-19. A fragilidade ficou evidente e pôde ser referida nas rodas de conversa:
— Essa identificação sobrecarrega demais quem está atendendo. Nos colocamos demais no lugar daquele colega adoecido. O profissional precisa exercitar o distanciamento, e isso requer muita habilidade emocional. Você precisa cuidar dele e não ficar o tempo todo pensando “ele é enfermeiro e eu também”, “ela é psicóloga e eu também”.
Entre os tópicos mais abordados, surgem o medo e a impotência.
— O medo tem muitas facetas: medo de levar o coronavírus para casa, medo de estar infectado e passar para um colega, medo de ficar doente e ter que se ver naquela situação de vulnerabilidade — enumera Rita. — O medo tem que ser vivenciado para sabermos os nossos limites e seguirmos nos cuidando. Senão, baixamos a guarda, e o risco aumenta — completa a psicóloga.
Não terminou ainda. Prometemos não desistir, não recuar, ficar até o último dia, até dizerem 'podem tirar as máscaras que agora não precisa mais'. Mas não podemos fazer tudo sozinhos. Façam a sua parte. Não vivemos sós. Temos que zelar pelo próximo, por amor ou respeito. Tenha consciência de que você pode estar matando outra pessoa
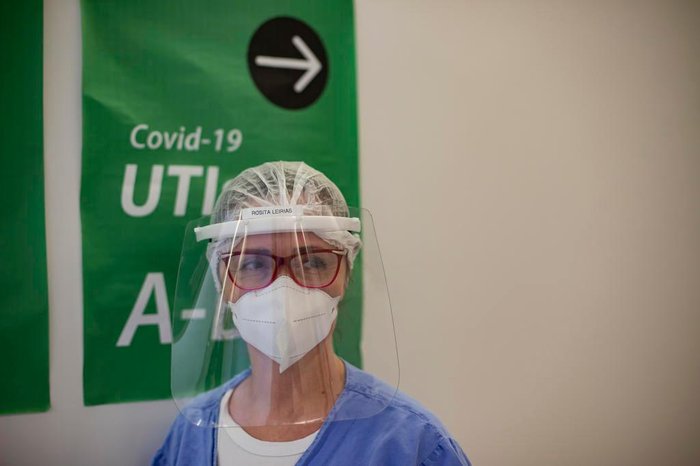
ROSITA DA SILVA LEIRIAS
Técnica de enfermagem
O enfermeiro Leandro Cruz Campos, 39 anos, tornou-se tema de uma das reuniões de desabafo de Rita com os profissionais intensivistas. Empregado em dois CTIs para covid-19, no HCPA e no HMV, mantinha uma rotina exaustiva, com duas ou três horas de sono, pela manhã, entre os expedientes nos dois hospitais, cumpridos à tarde e ao longo da noite. Com resultado positivo para covid-19, adoeceu gravemente e passou 40 dias internado no HMV, mais da metade do período entubado. Lembra apenas de três pesadelos em que morria, de causas diversas. Enquanto esteve desacordado, sua esposa ouviu de uma enfermeira:
— O doutor falou que fez tudo o que poderia fazer. Agora está nas mãos de Deus.
Se dependesse da vontade própria, Campos teria mantido a dupla jornada, mas teve de escolher, por recomendação médica. Ainda se sentia cansado, e foi orientado a evitar retomar atividades nas áreas restritas aos quadros de covid-19. Está hoje no CTI geral do HCPA.
— Estou bem adaptado, mas sigo com vontade de voltar para o CTI covid. Adquiri muito conhecimento. Foi um trabalho muito em equipe. Tenho saudade do pessoal. Firmamos uma parceria muito grande, aquela coisa de olhar e já saber o que o outro quer — afirma Campos.
Rosita da Silva Leirias, a técnica de enfermagem citada no início deste texto, tem graduação em História. Concorda com todas as referências bélicas utilizadas para caracterizar a situação atual: guerra, soldados em trincheiras, “bala vindo de tudo quanto é lado”. Há dias em que ela encontra leitos vazios no hospital.
— Onde está o paciente que estava aqui? — perguntou em mais de uma ocasião.
— Foi a óbito nesta madrugada. Teve uma parada e não voltou — explicou alguém.
Rosita revela se permitir chorar.
— Lutamos pela vida. Não nos acostumamos com a morte. A partir do momento em que eu não sentir nada, não sirvo mais para isso.
Fã das histórias do detetive Sherlock Holmes, Rosita prioriza o autocuidado nos momentos de folga. Mexe na terra, cultiva samambaias, avencas e violetas, brinca com as gatas Monalisa e Gioconda Leonarda. Não acompanha o noticiário — observa a pandemia “em tempo real” no local de trabalho, alega. Procura não julgar o comportamento dos pacientes sob seus cuidados. Sente-se incomodada por festas na vizinhança. Recentemente, ligou quatro vezes para a Brigada Militar solicitando a intervenção em uma aglomeração de cerca de 20 indivíduos nas redondezas. Informaram-lhe que não havia viatura disponível para o deslocamento.
— As pessoas não têm consciência, eu não consigo acionar o poder público... Daqui a pouco, vem um rosto conhecido para eu cuidar — prevê a técnica, que emenda um apelo: — Não terminou ainda. Prometemos não desistir, não recuar, ficar até o último dia, até dizerem “podem tirar as máscaras que agora não precisa mais”. Mas não podemos fazer tudo sozinhos. Façam a sua parte. Não vivemos sós. Temos que zelar pelo próximo, por amor ou respeito. Tenha consciência de que você pode estar matando outra pessoa.