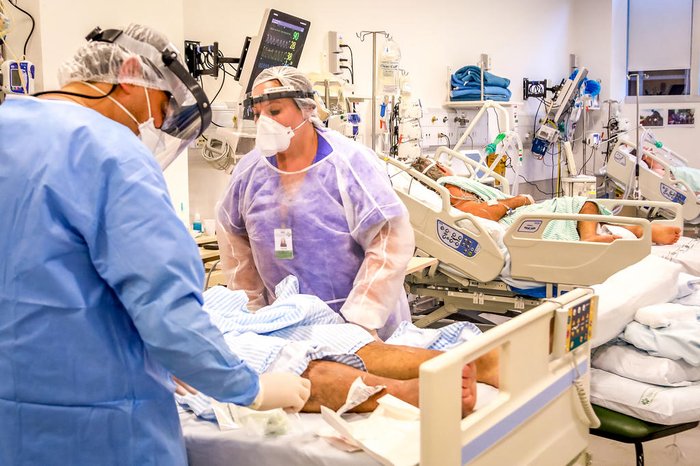
Porto Alegre registra, neste domingo (7), 109% das Unidades de Tratamento Intensivo (UTI) ocupadas, o maior nível da pandemia. São 1.044 pessoas internadas em estado muito grave na cidade. Uma lotação acima dos 100% significa que hospitais estão promovendo atendimentos improvisados, o que deve resultar em maior letalidade para quem for internado enquanto o difícil cenário se perpetuar.
A primeira e mais importante adaptação é deixar de alocar o paciente em uma UTI, que é um quarto fechado “do tamanho de uma sala de estar”, para instalá-lo em espaços compartilhados e com menos equipamentos destinados a pacientes em tamanha gravidade, resume o médico intensivista Wagner Nedel, presidente da Sociedade de Terapia Intensiva do Rio Grande do Sul (Sotirgs).
— É como pousar um (avião) Jumbo no Aeroporto de Congonhas em uma pista curta e molhada. Pode pousar? Pode. Mas a chance de dar errado é maior. E isso acontece porque o leito tem menor estrutura e porque o profissional que atua não tem a formação e a experiência de um intensivista — observa Nedel.
Se, no início da pandemia, o paciente ficava sozinho em uma sala relativamente espaçosa, o que se vê agora são vários doentes enfileirados em camas em grandes alas, de forma a acomodar a grande quantidade de internados, à semelhança de “um cenário de guerra”, diz o médico intensivista.
Blocos cirúrgicos, salas de recuperação de cirurgia, salas de emergência e leitos clínicos (entenda no fim do texto cada ala de um hospital) se transformam em UTIs adaptadas, apesar de serem alas desenhadas para pacientes em menor gravidade.
— Alguns hospitais estão entubando pacientes nessas áreas. Não é o ideal porque elas não têm todos os equipamentos mais indicados para um paciente grave nem têm os profissionais mais acostumados a essa rotina. O paciente não está desassistido, mas não é o ideal — explica Eduardo Elsade, coordenador da Regulação de Leitos da Secretaria de Estado da Saúde (SES).
Para os pacientes com coronavírus internados, cita o presidente da Sotirgs, há maior risco de transmissão de bactérias responsáveis por quadros de infecção hospitalar, uma vez que não há separação física entre os leitos.
Outro efeito é que Unidades de Pronto-Atendimento (UPAs), que deveriam prestar apenas o primeiro atendimento a um paciente crítico, acabam retendo o paciente por mais tempo do que deveriam, o que implica deixar de fornecer o cuidado necessário. Na sexta-feira (5), a fila de espera por um leito intensivo na capital gaúcha era de 28 horas, segundo a Secretaria Municipal da Saúde (SMS).
Para quem não tem covid-19, o prejuízo é o fechamento das vagas disponíveis para internações por outras doenças – é por isso que hospitais desmarcaram, nas últimas semanas, cirurgias eletivas que não sejam urgentemente necessárias.
Outra consequência é que quem tem covid-19 acaba sendo tratado com equipamentos menos eficientes do que teria acesso se estivesse sendo internado em condições normais.
Uma UTI, por ser o último nível possível de cuidado oferecido em um hospital, é dotada de equipamentos de alta tecnologia, responsáveis por avisar profissionais da saúde sobre alterações específicas no estado do paciente. Em outras alas do hospital, tais equipamentos não estão disponíveis, ou, se estão, têm pior qualidade.
Fora das UTIs, não costumam ser instalados aparelhos de monitoramento da quantidade de gás carbônico (CO2) exalado pelo paciente ou a medição da pressão arterial em tempo real, cita o médico intensivista Nedel, que atua em dois hospitais de Porto Alegre destinados a usuários do Sistema Único de Saúde (SUS).
A mais notável escassez é de respiradores artificiais de alto rendimento para pacientes com grande comprometimento do pulmão, o que já está em falta no Hospital de Clínicas de Porto Alegre (HCPA).
Alguns espaços do hospital tampouco permitem realizar hemodiálise, uma assistência exigida por pelo menos 20% dos pacientes muito graves de coronavírus, ou exames importantes, como ecografia e raio-x, diz Nedel.
Maior risco de mortes
A consequência direta de todas essas adaptações é o provável aumento do risco de um paciente em estado grave de morrer. Com a superlotação, profissionais da saúde acabam também sobrecarregados e, apesar dos esforços, dispensam menos atenção a cada paciente.
— O covid causa muito dano pulmonar, então precisamos de aparelhos de respiração mecânica de alta performance que consigam dar desempenho para satisfazer as necessidades do pulmão do paciente. Em Manaus faltou oxigênio. Aqui, não falta. Por outro lado, em Manaus as pessoas não conseguiam mais entrar no hospital para receber atendimento mínimo. Aqui, estamos perto disso. É provável que aumente a letalidade de pacientes internados, porque as pessoas chegarão em gravidade maior e mais tarde (do que deveriam) — afirma o presidente da Sotirgs.
Para Eduardo Elsade, coordenador da Regulação de Leitos da Secretaria de Estado da Saúde, o Rio Grande do Sul não vive o colapso porque hospitais ainda conseguem oferecer atendimento, ainda que não o ideal, para a população.
— Houve um aumento de letalidade (no Rio Grande do Sul). Alguns hospitais contam 60%, 70% de letalidade (de quem vai para a UTI). Isso tem a ver com a cepa nova e com a superlotação das UTIs, já que o paciente não é atendido com todas as condições que teria em um UTI regular. A situação está bastante grave, mas ainda temos capacidade de internar e transferir os pacientes mais graves. Ou seja, não é um caos do processo assistencial no Rio Grande do Sul, apesar de ser uma situação difícil. Estamos ainda abrindo leitos, espero que nos próximos 10 dias a gente consiga abrir uns 100 leitos de UTI — finaliza Elsade.
Entenda os 5 setores de internação de um hospital:
Neste momento de colapso das UTIs, todas as cinco alas são ocupadas por pacientes que deveriam estar em UTIs:
- UTI: último nível de atendimento a um paciente dentro de um hospital, é destinado a indivíduos no estágio mais grave de saúde.
- Bloco cirúrgico: destinado a pacientes que se submetem a cirurgia, por algumas horas.
- Sala de emergência: espaço destinado a pacientes que entram, com urgência, na porta de emergência de um hospital. O indivíduo fica pelo tempo no qual será avaliado pelos médicos, que decidirão se a pessoa precisa ser transferida para bloco cirúrgico, UTI ou leito clínico de enfermaria.
- Sala de recuperação: área do hospital onde ficam pacientes após uma cirurgia, de onde o paciente pode ir para o leito clínico ou para casa, a depender do procedimento, ou para a UTI, caso piore.
- Leito clínico/enfermaria: quarto do hospital, individual ou compartilhado, destinado a pacientes em condição estável de saúde. Daqui, o paciente volta para casa.