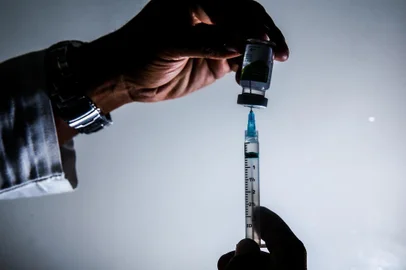
Em parceria com médicos, empresas farmacêuticas estão bancando testes genéticos que definem se pacientes terão ou não benefícios com determinados remédios. Cada análise chega a custar R$ 5 mil.
Hoje, para tumores de pulmão, mama, intestino, próstata e melanoma, existem várias opções de drogas oncológicas, de acordo com cada alteração genética. O teste genético, feito na amostra do tumor, pode indicar quais remédios são mais eficazes.
Há uma discussão ética se esse tipo de oferta não induziria a uma venda casada: a farmacêutica oferece o exame e, se for identificada uma mutação para a qual ela produz uma droga inibidora, já teria cliente garantido para medicações que custam dezenas de milhares de reais.
No ano passado, três multinacionais farmacêuticas (AstraZeneca, Bristol-Myers Squibb e Pfizer) firmaram uma parceria inédita para oferecer de graça a testagem genética para a identificação correta de certos tumores de pulmão, cujo tratamento correto depende desses testes. Com a mesma amostra de tumor retirada para biópsia, são feitos três testes para identificação de diferentes subtipos da doença (a mutação EGFR, a translocação ALK e a expressão de PD-L1).
A parceria fez com que o tempo de diagnóstico do tipo de tumor passasse de 90 para 17 dias. Antes, o paciente demorava um mês para testar cada uma das três mutações. Também tinha que se submeter a várias biópsias.
— É uma doença bastante agressiva, e o timing é muito importante. Se existe tratamento efetivo, o quanto antes for iniciado, melhor — afirma Sandra Monteiro, diretora da área de negócios em oncologia da AstraZeneca, empresa que tem 1,6 mil médicos cadastrados em seu programa.
Na opinião dos médicos e da indústria, não há risco de conflitos de interesse na oferta de testes porque eles não se destinam a uma droga específica. Por exemplo, para o câncer de pulmão com a mutação EGFR, existem atualmente quatro remédios fabricados por três farmacêuticas.
— As farmacêuticas patrocinam o teste, mas não existe nenhum vínculo direto (com a prescrição). Não é um teste pago pela empresa A porque ele só serve para a droga A — explica o oncologista Helano Freitas, líder em pesquisa clínica do A.C.Camargo Cancer Center.
Segundo ele, esses programas da indústria facilitaram a vida do doente:
— Antes, ele tinha que pagar individualmente por cada um desses testes.
Rodrigo Munhoz, oncologista no Hospital Sírio-Libanês e no Instituo do Câncer do Estado de São Paulo (Icesp), diz que, embora fique claro que o objetivo das farmacêuticas com esses programas é identificar pacientes candidatos às suas drogas, o médico tem total autonomia na escolha:
— Nenhuma indústria oferece o teste com a contrapartida da prescrição. Você pede o teste ao laboratório (pago pela indústria), ele te passa o resultado, e a companhia nem fica sabendo dele, há sigilo total.
Além dos testes genéticos, algumas farmacêuticas também oferecem aos médicos programas que cuidam de toda a logística (coleta do material e envio para análise) e depois, se a sua droga for prescrita, passam a orientar o doente como ter acesso a ela e administrar o seu uso.
— A maioria dessas drogas custa entre R$ 5 mil e R$ 60 mil. A gente ajuda o paciente a produzir uma documentação, com dados técnicos da doença, para que ele tenha mais chance de a operadora ou o SUS pagar — diz a enfermeira Luciana Lauretti, sócia da AzimuteMed, que desenvolve programas para as farmacêuticas.
Hoje não adianta mais só saber que você tem um adenocarcinoma de pulmão. Tem que fazer testes moleculares porque, em cerca de 60% dos casos, haverá uma alteração molecular crucial para o tumor. E aí existem terapias-alvos que bloqueiam essas vias
HELANO FREITAS
Oncologista do A.C.Camargo Cancer Center
Segundo ela, não há incentivo ou ajuda para se buscar essas drogas pela via judicial:
— É tudo de acordo com a legislação, do que já é permitido.
Em 40% dos casos, afirma, o paciente consegue a droga que precisa seja por meio dos planos de saúde seja pelo SUS. No caso do câncer de pulmão, essas novas drogas-alvo voltadas para mutações genéticas específicas têm sido revolucionárias.
— Hoje não adianta mais só saber que você tem um adenocarcinoma de pulmão. Tem que fazer testes moleculares porque em cerca de 60% dos casos haverá uma alteração molecular crucial para o tumor. E aí existem terapias-alvos que bloqueiam essas vias — explica Helano Freitas, do A.C.Camargo.
Segundo ele, para quatro dessas alterações há remédios já aprovados. Por exemplo, quem tem a mutação EGFR, presente em 23% dos pacientes, e toma uma das drogas inibidora dessa alteração, consegue um controle por mais tempo da doença do que quando só se faz o tratamento quimioterápico:
— A sobrevida dessas pessoas hoje é mais do que o triplo, às vezes o quádruplo, de quem tem o adenocarcinoma usual, sem a mutação (que não é candidato à terapia-alvo).
Nesse último caso, a sobrevida é de 11 meses, em média. Freitas diz que, além da maior sobrevida, os pacientes têm também melhor qualidade de vida:
— Tenho um paciente que defendeu doutorado após diagnóstico de adenocarcinoma de pulmão com metástase no cérebro. Essa realidade a gente não via há 10 anos.
A primeira droga para a mutação EGFR, eficaz para 20% dos pacientes de câncer de pulmão, está disponível no Brasil desde 2007, mas só em 2013 entrou para o rol da Agência Nacional de Saúde Suplementar (ANS). Em junho do ano passado, foi incorporada ao SUS, mas só está disponível em poucos centros oncológicos.
Por isso, segundo Freitas, a maioria dos serviços do SUS nem faz os testes genéticos porque o paciente não terá acesso à medicação:
— Nessa situação, nem adianta saber se tem a mutação A ou B.
— Por mais que se tenha o teste oferecido pela indústria, não adianta ter acesso a essa informação se não tem a droga para oferecer. É um problema que a gente lida no dia a dia — reforça Rodrigo Munhoz, do Sírio e do Icesp.
A droga-alvo para câncer de pulmão relacionado à translocação ALK, presente em 5% dos pacientes em média, não é oferecida no sistema público.
— Os remédios que servem para essa alteração custam entre R$ 30 mil e R$ 40 mil por mês. E o SUS paga R$ 1.062 por mês (para tratamentos oncológicos). Não dá para colocar a culpa nos serviços —diz Helano Freitas.